A Grosseto il convegno regionale AURO.
la chirurgia mininvasiva nella linfectomia di salvataggio
Corso avanzato di laparoscopia&robotica
Siamo felicissimi di accogliere i paretcipanti al corso avanzato di laparoscopia e robotica. Ci concentreremo sulle tecniche mininvasive per il trattamento dei tumori renali, del tumore della prostata e per la correzione dei prolassi urogenitali. Focalizzeremo l’attenzione sull’accesso extraperitoneale nella prostatectomia radicale robotica e nella tecnica da noi modificata del posizionamento della rete posteriore nei prolassi genitali. robotica-pizzuti-programma2018
robotica-pizzuti-programma2018
Prostatectomia radicale robotica vs radioterapia, non scherziamo!
Il trattamento radioterapico con scopo radicale si può sostituire all’intervento di prostatectomia radicale robotica? Non scherziamo. Molte notizie che non nascono dalla collaborazione interdisciplinare sono faziose e servono solo a confondere le idee, cerchiamo di fare il punto. La prostatectomia radicale robotica è il gold standard terapeutico nei pazienti eleggibili all’intervento cioè giudicati idonei dall’anestesista all’intervento. L’intervento asporta la prostata e preserva i nervi per l’erezione, preserva la continenza e toglie i linfonodi. Togliere i linfonodi (la radioterapia non può farlo) non ha solo un valore di stadiazione ma anche terapeutico in quanto aumenta il periodo libero da malattia. L’asportazione della prostata permette di confermare o meno la biopsia prostatica e anche di risolvere molti problemi ostruttivi legati all’ipetrofia prostatica (terzo lobo) che coinvolgono il 65% dei pz con tumore prostatico. in questi pz dopo la radioterapia dobbiamo mettere un catetere a permanenza?. inoltre l’intervento permette di essere localmente radicali anche per i T4, cioè i tumori extraprostatici che danno sintomatologie dolorose per invasione della fascia prerettale o dell’elevatore dell’ano (non abbiamo mai avuto proctiti post operatorie a differenza della radioterapia) L’intervento non determina, a differenza della radioterapia la cistite attinica con possibile incontinenza da urgenza o tumore della vescica, insomma se vogliamo essere intellettualmente onesti e fare la nostra professione in scienza e coscienza non possiamo scrivere che la radioterapia radicale “sostiuisce” l’intervento di prostatectomia radicale robotica. E’ un utile e valido strumento per i pz non eleggibili all’intervento chirurgico. Punto e basta. Lo dimostra il fatto che prestigiosi istituti come il san raffaele o l’ieo , pur avendo a disposizione da anni la migliore radioterapia possibile, non hanno smesso di eseguire la procedura chirurgica bensì hanno un incremento del 10% annuo. Questo grazie alla bassissima morbilità e agli eccellenti risultati funzionali ottenuti dalla chirurgia robotica, risultati che testiamo quotidianamente nei nostri ambulatori a cui il pz con problemi urologici si rivolge quotidianamente.
Fine anno, tempo di riflessioni dopo 10 anni di chirurgia robotica.
Pochi centri in italia possono vantare 10 anni di chirurgia robotica e laparoscopica alle loro spalle. Dopo molti stage eseguiti nei migliori centri europei e dopo tanta fatica e dedizione e dopo anni di chirurgia laparoscopica, iniziata nel 2001, abbiamo eseguito la nostra prima prostatectomia radicale mininvasiva nel lontano 2006.
Ad oggi questi sono i nostri numeri ed è bene che un paziente sia informato dell’attività e dei risultati di un centro al quale si rivolge per farsi operare.
1105 prostatectomia radicali per tumore della prostata
605 linfoadenectomie
305 nefrectomia parziali per tumore del rene
237 nefrectomie radicali per tumore del rene
328 colposacropessi mininvasive per i prolassi urogenitali
187 pielolitotomie per calcolosi renale complessa
112 pieloplastiche per sindrome del giunto pieloureterale
58 cistectomie radicali robotiche
36 neovesciche ileali interamente intracorporee robotiche
Questi gli interventi, e di seguito i risultati:
Continenza post prostatectomia radicale RALP 99.9% (ultimi cento casi) E’chiaro che abbiamo raggiunto un livello tale da poter garantire il recupero della continenza al paziente che si sottopone ad intervento di prostatectomia radicale robotica.
Potenza post RALP nerve sparing bilaterale 91% (a sei mesi ultimi 100 casi) Anche il recupero della potenza viene garantito nei soggetti giovani per i quali è possibile effettuare una nerve sparing intrafasciale bilaterale.
Percentuale di trasfusione post RALP 0% Negli ultimi 1000 casi non abbiamo eseguito emotrasfusioni
Degenza media RALP 5 giorni, giorno in cui viene tolto il catetere vescicale.
Per quanto riguarda le nefrectomie parziali è giusto spendere due parole sulla nostra tecnica che si basa sulla enucleoresezione e non la semplice enucleazione cioè vuol dire che oltre il tumore renale viene tolto del tessuto sano circostante (3-5 mm) al fine di limitare al massimo i margini chirurgici positivi che sono di difficile gestione nel post operatorio. Infatti la percentuale di margini negativi è del 99.9%. La degenza media delle nefrectomie parziali è di 3 giorni.
La percentuale di conversione delle nostre procedure, complessivamente è dello 0%.
Le complicanze maggiori post operatorie nello 0,1%
Tanta fatica e tanta dedizione hanno dato degli ottimi frutti in termini di eccellenza chirurgica, eccellenza spesso misconosciuta perchè noi stessi operatori non forniamo i dati e non informiamo i pazienti. Un augurio sentito a tutti i nostri pazienti che hanno riposto letteralmente la loro fiducia nelle nostre mani, la loro guarigione e la loro gratitudine è il miglior compenso al nostro lavoro.
Auguri di buon anno.
r.nucciotti
Congresso auro pisa, i nostri contributi
Si è appena concluso il congresso nazionale AURO, organizzato a Pisa. Buona partecipazione e ottimo approfondimento scientifico. Sottolineo il focus sulla immunoterapia e l’utilizzo di atezolizumab nel trattamento del tumore uroteliale e l’approfondimento sulla risonanza magnetica nel tumore della prostata, dalla diagnosi al follow-up. Questi sono i titoli dei nostri abstract con cui abbiamo partecipato, 3 video e una comunicazione.
Corso avanzato di chirurgia laparoscopica 3D
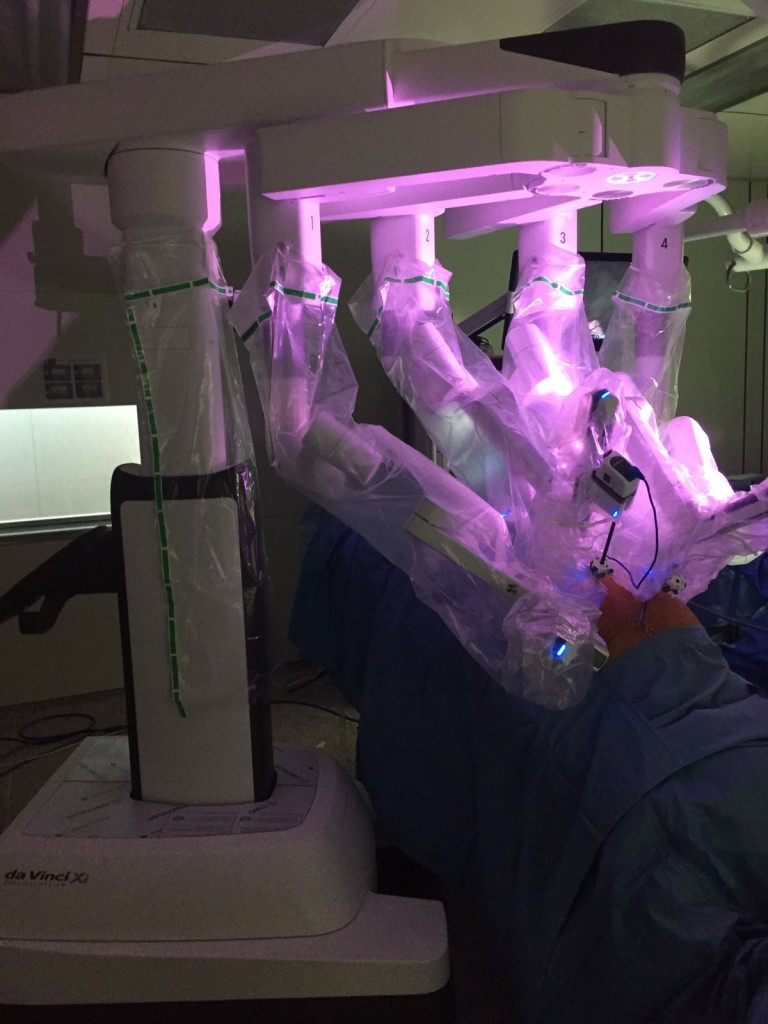
A Grosseto il nuovo Robot Da Vinci Xi, pregi e difetti
A Grosseto è arrivato l’ultimo modello del robot Da Vinci. Dopo anni di utilizzo il rivoluzionario Si è stato sostituito con il modello Xi. Tanti pregi e pochi difetti, qui di sotto elencherò quelli che a mio giudizio i pro e contro di questo robot.
Viene utilizzata una terminologia marinaresca per descrivere un robot mutato nelle caratteristiche tecniche e fisiche. Per esempio si parla di “boma” per l’asse dei bracci robotici, o “ancoraggio” o “stiva” ecc., chi ha progettato il nuovo modello deve essere senza alcun dubbio un appassionato di barche a vela! I bracci robotici non sono indipendenti ma ruotano introrno ad una piattaforma circolare queste permette una maggior facilità nel docking, cioè nel posizionamento del robot rispetto al precedente modello. Quindi minor conflitti tra gli strumenti mentre si eseguono interventi chirurgici. Il robot può essere posizionato agevolmente di lato al paziente e non necessariamente tra le gambe, questo semplifica e velocizza le operazioni infermieristiche preoperatorie. Gli strumenti del nuovo robot sono più lunghi quindi il posizionamento dei trocars robotici è più semplice e meno vincolante. Tutti i trocars utilizzati sono da 8 mm perchè l’ottica non è più da 12 mm ma da 8 mm quindi può essere intercambiata e spostata da un trocar all’altro a secondo delle necessità del chirurgo. Questo che può essere un vantaggio è anche il difetto principale del nuovo robot, cioè quello di avere un ottica più piccola: il colore è particolarmente vivido e spesso la camera si appanna con l’utilizzo dell’elettrobisturi, questo può essere ovviato con l’utilizzo dell’airseal, dispositivo di erogazione del gas co2.
Insomma, tanti pregi e un solo difetto che spero possa essere presto risolto con l’arrivo di un ottica e un trocar da 12 mm. e con un monitor di servizio per l’aiuto che spesso è in difficoltà visto l’ingombro fisico del nuovo robot.
Cosa cambia per il chirurgo. C’è senza alcun dubbio una velocizzazione della preparazione preoperatoria della sala operatoria. Inoltre , come abbiamo potuto verificare recentemente per una nefroureterectomia con pasticca vescicale per tumore della pelvi renale, è molto più agevole rispetto al precedente modello passare da un campo operatorio all’altro senza dover posizionare altri trocars. In questo caso dalla loggia renale abbiamo seguito l’uretere fino alla vescica senza dover fare nuovi “buchi” sulla pancia del paziente, ma semplicemente invertendo gli strumenti. Utilizzando quotidianamente questa alta tecnologia non avvertiamo facilmente i cambiamenti che stiamo vivendo. Ma basta guardare a 10 anni fa quando abbiamo iniziato ad utilizzare il robot ed al modello che utilizzavamo, uno standard a 4 bracci, per capire che anno dopo anno stiamo vivendo una rivoluzione culturale e tecnologica senza precedenti.
r.nucciotti
Anche per il tumore metastatico della prostata ci sono belle novità
Leggetevi questo interessante articolo in cui si chiarisce il ruolo precoce del docetaxel nel trattamento delle metastasi osee .leggi articolo